سرطان خون زمانی آغاز می شود که DNA یک سلول در مغز استخوان دچار تغییر (جهش) می شود و دیگر نمی تواند به درستی رشد کرده یا عملکرد طبیعی خود را داشته باشد. سلول های سرطانی در سرطان خون اغلب مانند گلبول های سفید غیرطبیعی عمل می کنند. درمان سرطان خون بستگی به نوع سرطان خون، سن فرد، وضعیت عمومی سلامت بدن و این موضوع دارد که آیا سرطان خون به اندام ها یا بافت های دیگر بدن گسترش یافته است یا خیر.
آشنایی با ترکیب طبیعی خون
در شرایط طبیعی، خون شما شامل سه نوع سلول مهم است: گلبول های قرمز، گلبول های سفید و پلاکت ها. این سلول ها با همکاری یکدیگر باعث می شوند اکسیژن به بدن برسد، با عفونت ها مبارزه شود و زخم ها به خوبی ترمیم شوند. اما زمانی که فرد به سرطان خون مبتلا می شود، سلول های سرطانی به سرعت زیاد می شوند و تعدادشان از سلول های سالم بدن بیشتر می شود. در نتیجه، عملکرد طبیعی بدن به هم می ریزد و فرد دچار مشکلات جدی می شود.
سرطان خون چیست و چه علائمی دارد؟
سرطان خون یکی از انواع سرطان های خونی است که با رشد سریع و بی رویه سلول های غیرطبیعی در خون شناخته می شود. این سلول های غیرطبیعی معمولاً در مغز استخوان – جایی که بیشتر خون بدن ساخته می شود – تولید می شوند. بیشتر سلول های سرطانی در سرطان خون، گلبول های سفید نابالغ هستند که هنوز مراحل تکاملی خود را کامل نکرده اند.
جالب است بدانید واژه «لوکمیا» (leukemia) از دو کلمه یونانی «leukos» به معنای “سفید” و «haima» به معنای “خون” گرفته شده است. برخلاف بسیاری از سرطان های دیگر که معمولا به شکل توده (تومور) در آزمایش های تصویربرداری مثل رادیولوژی یا سی تی اسکن دیده می شوند، سرطان خون معمولا توده مشخصی ایجاد نمی کند.
سرطان خون انواع مختلفی دارد. برخی از انواع آن بیشتر در کودکان دیده می شوند و بعضی دیگر در بزرگسالان شایع تر هستند. بنابراین، نوع درمان سرطان خون به نوع آن و وضعیت فرد بستگی دارد.
سرطان خون چگونه به وجود می آید؟
سرطان خون از مغز استخوان آغاز می شود. مغز استخوان بافت نرمی است که در وسط استخوان های بدن قرار دارد و محل اصلی ساخت سلول های خونی است. سلول های خونی قبل از رسیدن به مرحله بلوغ، از مراحل مختلفی عبور می کنند. سلول های خونی سالم و بالغ شامل موارد زیر هستند:
- گلبول های قرمز: این سلول ها مسئول حمل اکسیژن و مواد مغذی به تمام اندام ها و بافت های بدن هستند.
- گلبول های سفید: این سلول ها با عوامل بیماری زا و عفونت ها مبارزه می کنند.
- پلاکت ها: این سلول ها به لخته شدن خون و جلوگیری از خونریزی کمک می کنند.
تمام این سلول ها ابتدا به شکل سلول های بنیادی خونساز (hematopoietic) تولید می شوند. این سلول های بنیادی به دو دسته تقسیم می شوند:
- سلول های میلوئیدی: در حالت طبیعی، به گلبول های قرمز، پلاکت ها و برخی گلبول های سفید (مثل نوتروفیل ها) تبدیل می شوند.
- سلول های لنفوئیدی: در حالت طبیعی، به گلبول های سفید خاص (مثل لنفوسیت ها) تبدیل می شوند.
اما در سرطان خون، یکی از این سلول های در حال رشد دچار جهش می شود و شروع به تکثیر بی رویه می کند. این سلول های غیرطبیعی که “سلول های سرطانی” یا “سلول های لوکمیایی” نام دارند، فضای مغز استخوان را اشغال می کنند و مانع رشد طبیعی گلبول های قرمز، گلبول های سفید و پلاکت ها می شوند.
سرطان خون چه تأثیری بر بدن دارد؟
افزایش بیش از حد سلول های سرطانی و کاهش سلول های سالم خونی می تواند مشکلات زیادی برای بدن ایجاد کند:
- سلول های سرطانی هیچ نقشی در حفظ سلامتی بدن ندارند.
- به دلیل اشغال فضای مغز استخوان توسط سلول های سرطانی، سلول های سالم نمی توانند به درستی رشد کنند.
- تعداد گلبول های قرمز، گلبول های سفید سالم و پلاکت ها در خون کاهش می یابد و در نتیجه، اکسیژن رسانی به اندام ها مختل می شود، سیستم ایمنی ضعیف می شود و توانایی بدن برای لخته کردن خون کاهش پیدا می کند.
انواع سرطان خون
سرطان خون انواع مختلفی دارد که به چهار نوع اصلی تقسیم می شود. این تقسیم بندی بر اساس سرعت پیشرفت بیماری و نوع سلول های درگیر انجام می شود.
بر اساس سرعت پیشرفت بیماری:
- سرطان خون حاد: در این نوع سرطان خون، سلول های سرطانی بسیار سریع تقسیم می شوند و بیماری با سرعت زیادی پیشرفت می کند. افرادی که به سرطان خون حاد مبتلا می شوند، معمولاً ظرف چند هفته احساس بیماری شدید می کنند. این نوع سرطان خون بسیار خطرناک است و باید بلافاصله درمان شود. سرطان خون حاد، شایع ترین نوع سرطان در کودکان است.
- سرطان خون مزمن: در این نوع سرطان خون، سلول ها ترکیبی از سلول های نابالغ و بالغ هستند. برخی از این سلول ها تا حدی کار خود را انجام می دهند اما به اندازه سلول های سالم مؤثر نیستند. بیماری به آهستگی پیشرفت می کند و ممکن است فرد تا سال ها هیچ علائمی نداشته باشد. سرطان خون مزمن بیشتر در بزرگسالان دیده می شود.
بر اساس نوع سلول:
- سرطان خون میلوئیدی: این نوع از سلول های میلوئیدی شروع می شود. در حالت طبیعی، سلول های میلوئیدی به گلبول های قرمز، پلاکت ها و برخی گلبول های سفید تبدیل می شوند.
- سرطان خون لنفوسیتی: این نوع از سلول های لنفوئیدی شروع می شود. در حالت طبیعی، سلول های لنفوئیدی به گلبول های سفید مسئول دفاع بدن تبدیل می شوند.
چهار نوع اصلی سرطان خون
- سرطان خون حاد لنفوسیتی (ALL): شایع ترین نوع سرطان خون در کودکان، نوجوانان و جوانان زیر ۳۹ سال است، اما می تواند در هر سنی رخ دهد.
- سرطان خون حاد میلوئیدی (AML): شایع ترین نوع سرطان خون حاد در بزرگسالان است، به ویژه افراد بالای ۶۵ سال، اما ممکن است در کودکان هم دیده شود.
- سرطان خون مزمن لنفوسیتی (CLL): شایع ترین نوع سرطان خون مزمن در بزرگسالان است و معمولاً افراد بالای ۶۵ سال را درگیر می کند. علائم این نوع سرطان خون ممکن است تا چند سال ظاهر نشوند.
- سرطان خون مزمن میلوئیدی (CML): این نوع نیز بیشتر در افراد مسن دیده می شود اما می تواند در هر سنی بروز کند. در کودکان بسیار نادر است. علائم آن هم ممکن است تا سال ها بروز نکنند.
سرطان خون چقدر شایع است؟
سرطان خون یکی از سرطان های نسبتا شایع در جهان است. طبق آمارها، سرطان خون دهمین سرطان شایع محسوب می شود و حدود 3.2 درصد از تمام موارد جدید سرطان را تشکیل می دهد.
لوسمی می تواند هر کسی را درگیر کند، اما احتمال بروز آن در گروه های زیر بیشتر است:
- افراد بین 65 تا 74 سال
- مردان
- افراد با نژاد سفید (قفقازی)
اگرچه بسیاری تصور می کنند سرطان خون بیماری کودکان است، اما واقعیت این است که برخی از انواع سرطان خون در بزرگسالان بسیار شایع تر هستند. با این حال، سرطان خون هنوز هم شایع ترین نوع سرطان در میان کودکان و نوجوانان به شمار می رود.
علائم و دلایل لوسمی
علائم لوسمی چیست؟
علائم لوسمی بسته به نوع آن متفاوت است. به طور مثال، در انواع مزمن لوسمی ممکن است در مراحل اولیه هیچ علامت قابل توجهی دیده نشود. اما به طور کلی، علائم شایع لوسمی شامل موارد زیر هستند:
- خستگی و ضعف مفرط
- تب یا تعریق شبانه
- عفونت های مکرر
- تنگی نفس
- رنگ پریدگی پوست
- کاهش وزن بدون دلیل
- درد یا حساسیت در استخوان و مفاصل
- احساس درد یا پری زیر دنده ها در سمت چپ (به علت بزرگ شدن طحال)
- تورم غدد لنفاوی در گردن، زیر بغل، کشاله ران یا شکم، و بزرگ شدن طحال یا کبد
- کبودی و خونریزی آسان، از جمله خون دماغ، خونریزی لثه، لکه های ریز قرمز روی پوست (پتشی) یا لکه های تیره بنفش روی پوست
علت لوسمی چیست؟
لوسمی زمانی شروع می شود که DNA یک سلول در مغز استخوان دچار تغییر یا جهش شود. DNA مانند دستورالعملی است که به سلول می گوید چه زمانی رشد کند، چگونه تکامل یابد و چه زمانی از بین برود. به دلیل این جهش، سلول های لوسمی بدون توقف تقسیم می شوند. تمام سلول هایی که از این سلول جهش یافته به وجود می آیند، همان DNA معیوب را خواهند داشت.
دانشمندان هنوز نمی دانند چه چیزی باعث این جهش ها می شود، اما برخی جهش های شایع را در افراد مبتلا به انواع مختلف لوسمی شناسایی کرده اند.
چه افرادی بیشتر در معرض خطر ابتلا به لوسمی هستند؟
لوسمی می تواند در هر فردی ایجاد شود، اما برخی عوامل خطر ابتلا را افزایش می دهند، از جمله:
- درمان های قبلی سرطان: افرادی که در گذشته پرتودرمانی یا شیمی درمانی انجام داده اند بیشتر در معرض ابتلا به برخی انواع لوسمی قرار دارند.
- سیگار کشیدن: سابقه مصرف دخانیات یا قرار گرفتن در معرض دود دست دوم، احتمال ابتلا به لوسمی میلوئید حاد را افزایش می دهد.
- تماس با مواد شیمیایی صنعتی: موادی مانند بنزن (در تولید پلاستیک، لاستیک، رنگ و شوینده ها) و فرمالدهید (در مواد ساختمانی و محصولات بهداشتی) می توانند خطر ابتلا به لوسمی را افزایش دهند.
- اختلالات ژنتیکی: بیماری هایی مانند نوروفیبروماتوز، سندرم کلاین فلتر، سندرم شوآخمن-دایموند و سندرم داون خطر ابتلا را بالا می برند.
- سابقه خانوادگی لوسمی: در برخی موارد، احتمال بروز لوسمی در خانواده وجود دارد، اما این موضوع قطعی نیست و صرف داشتن یکی از بستگان مبتلا به لوسمی لزوما به معنای ابتلای شما یا سایر اعضای خانواده نخواهد بود.
در صورت وجود این عوامل، مشورت با پزشک و انجام آزمایش های ژنتیکی توصیه می شود.
تشخیص و آزمایش لوسمی
چگونه لوسمی تشخیص داده می شود؟
گاهی اوقات آزمایش های خون معمول می توانند اولین نشانه های لوسمی را آشکار کنند. همچنین اگر فرد علائم لوسمی داشته باشد، پزشک ممکن است بررسی های بیشتری را توصیه کند.
روش های تشخیصی شامل موارد زیر است:
- معاینه فیزیکی: پزشک به دنبال علائمی مانند تورم غدد لنفاوی، بزرگ شدن کبد یا طحال، خونریزی لثه یا بثورات پوستی غیرطبیعی می گردد.
- آزمایش شمارش کامل خون (CBC): این آزمایش سطح گلبول های قرمز، گلبول های سفید و پلاکت ها را بررسی می کند. در افراد مبتلا به لوسمی، معمولا تعداد گلبول های سفید غیرطبیعی است.
- بررسی سلول های خونی: نمونه های خون برای بررسی مارکرهای خاص لوسمی یا تشخیص نوع آن مورد آزمایش قرار می گیرند. آزمایش هایی مانند فلوسایتومتری و بررسی اسمیر خون محیطی نیز انجام می شود.
- بیوپسی مغز استخوان: در این روش نمونه ای از مغز استخوان (معمولا از لگن) گرفته می شود تا وجود سلول های لوسمی و درصد سلول های غیرطبیعی بررسی شود.
- تصویربرداری: در صورت نیاز، پزشک ممکن است عکس برداری با اشعه ایکس، سی تی اسکن یا MRI را برای بررسی تأثیر لوسمی بر استخوان ها و اندام ها تجویز کند.
- پونکسیون کمری (نمونه گیری مایع نخاعی): این آزمایش برای بررسی گسترش لوسمی به مایع مغزی-نخاعی انجام می شود.
مدیریت و درمان لوسمی
چگونه لوسمی درمان می شود؟
نوع درمان لوسمی بستگی به نوع لوسمی، سن، وضعیت سلامت عمومی و میزان گسترش بیماری دارد. روش های درمانی شامل موارد زیر می شوند:
- شیمی درمانی: شایع ترین روش درمان لوسمی که با داروهای شیمیایی سلول های لوسمی را از بین می برد یا از رشد آن ها جلوگیری می کند. این داروها می توانند به صورت قرص، تزریق وریدی یا تزریق زیر جلدی مصرف شوند.
- ایمونوتراپی (درمان بیولوژیکی): این روش با تقویت سیستم ایمنی بدن به مبارزه با سلول های لوسمی کمک می کند.
- درمان هدفمند: این داروها به بخش های خاصی از سلول های لوسمی (مثل پروتئین ها یا ژن ها) حمله می کنند و معمولا آسیب کمتری به سلول های سالم می زنند. داروهای آنتی بادی مونوکلونال و مهارکننده های تیروزین کیناز از این دسته هستند.
- پرتودرمانی: در این روش از پرتوهای قوی برای از بین بردن سلول های لوسمی یا توقف رشد آن ها استفاده می شود.
- پیوند سلول های بنیادی: در این روش، سلول های خونی سالم جایگزین سلول های سرطانی می شوند. این سلول ها می توانند از بدن خود بیمار یا از اهداکننده گرفته شوند.
- درمان CAR T-cell: یک روش نوین که طی آن سلول های T بیمار مهندسی شده و پس از تغییر برای حمله به سلول های لوسمی، دوباره به بدن بازگردانده می شوند.
- کارآزمایی های بالینی: برخی بیماران می توانند در آزمایش های تحقیقاتی برای روش های درمانی جدید شرکت کنند.
توصیه: انتخاب روش درمان باید با مشورت کامل با پزشک و در نظر گرفتن شرایط خاص هر فرد انجام شود.
مراحل درمان لوسمی (سرطان خون)
درمان لوسمی ممکن است به صورت مداوم و طولانی مدت انجام شود یا در مراحل مختلفی برنامه ریزی گردد. به طور معمول، درمان مرحله ای شامل سه بخش است که هر مرحله هدف مشخصی را دنبال می کند.
-
درمان القایی (Induction Therapy)
هدف این مرحله از درمان، از بین بردن بیشترین تعداد ممکن از سلول های لوسمی در خون و مغز استخوان است تا بیمار وارد فاز بهبودی (Remission) شود. در فاز بهبودی:
- شمار سلول های خونی به حالت طبیعی بازمی گردد.
- هیچ سلول لوسمی در خون دیده نمی شود.
- علائم بیماری به طور کامل از بین می رود.
این مرحله معمولا بین 4 تا 6 هفته طول می کشد.
-
درمان تثبیت (Consolidation Therapy)
این مرحله که به آن “افزایش شدت” هم گفته می شود با هدف نابود کردن سلول های لوسمی پنهان که ممکن است هنوز در بدن باقی مانده باشند انجام می شود. این کار برای جلوگیری از بازگشت سرطان است.
درمان تثبیت معمولا در چندین چرخه و طی 4 تا 6 ماه انجام می شود.
-
درمان نگهدارنده (Maintenance Therapy)
در این مرحله هدف آن است که سلول های سرطانی احتمالی که از مراحل قبل جان سالم به در برده اند از بین بروند و از عود بیماری جلوگیری شود.
طول درمان نگهدارنده معمولا حدود دو سال است.
در صورتی که لوسمی مجددا عود کند، پزشک ممکن است درمان را از سر بگیرد یا تغییر دهد.
پیش آگهی و چشم انداز درمان لوسمی
پیش آگهی در بیماران مبتلا به لوسمی چگونه است؟
پیش بینی دقیق نتیجه درمان لوسمی کار ساده ای نیست؛ چرا که روند بیماری در هر فرد متفاوت است. عواملی که در نتیجه نهایی تأثیر دارند عبارتند از:
- جهش ها و ناهنجاری های ژنتیکی: مهم ترین عامل تعیین کننده پیش آگهی هستند.
- نوع لوسمی: بعضی انواع لوسمی، چشم انداز بهتری دارند.
- میزان سلول های خونی در زمان تشخیص: تعداد سلول های لوسمی اولیه می تواند نتیجه درمان را تحت تأثیر قرار دهد.
- سن بیمار: هر چه فرد در زمان تشخیص جوان تر باشد، احتمال موفقیت بیشتر است.
- وضعیت کلی سلامت: افراد سالم تر، پیش آگهی بهتری دارند.
- پاسخ به درمان: سرعت ورود به فاز بهبودی نشان دهنده اثربخشی درمان است.
- وجود سلول های لوسمی در سیستم عصبی مرکزی: درگیری مایع نخاعی درمان را دشوارتر می کند.
پزشک معالج بهترین فرد برای توضیح وضعیت پیش آگهی خاص شماست؛ حتماً درباره جزئیات روند درمان با او مشورت کنید.
نرخ بقا در سرطان خون
طبق آمار مؤسسه ملی سرطان آمریکا (NCI) نرخ بقاء در لوسمی طی سال های اخیر بهتر شده است، هرچند نتیجه درمان برای هر فرد متفاوت است.
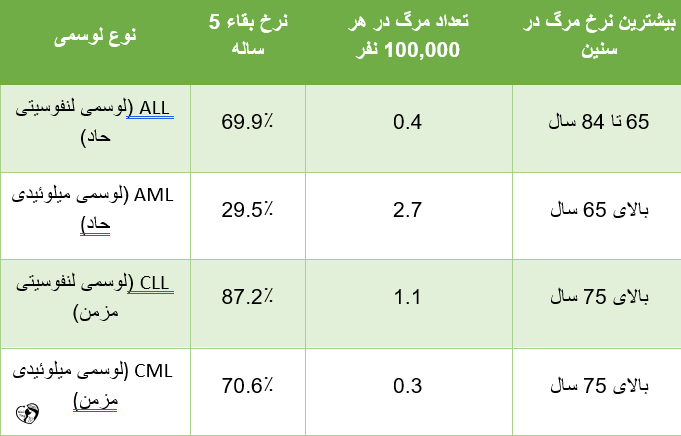
نرخ بقاء 5 ساله به معنای مقایسه بیماران مبتلا به سرطان با افراد هم سن، هم نژاد و هم جنس بدون سرطان است.
آیا لوسمی درمان قطعی دارد؟
لوسمی به طور کلی درمان قطعی ندارد، اما برخی بیماران به بهبودی بلندمدت می رسند.
درمان قطعی یعنی سرطان کاملا از بین رفته، باز نمی گردد و نیازی به درمان مجدد نیست؛ این در لوسمی کمتر قابل اثبات است.
از سوی دیگر، بهبودی بلندمدت یعنی سرطان دیگر قابل تشخیص نیست، با یا بدون درمان ادامه دار. این بهبودی ممکن است هفته ها، سال ها یا حتی تا پایان عمر ادامه داشته باشد. اگر لوسمی بازگردد، پزشک می تواند درمان های جدید را شروع کند.
پزشک معالج شما بهترین فرد برای پاسخ به سؤال “آیا من درمان شده ام؟” است و به طور مرتب وضعیت سلامت شما را بررسی خواهد کرد.
سوالاتی که بهتر است از پزشک خود بپرسید
برای اینکه اطلاعات کاملی درباره بیماری و روند درمان خود داشته باشید، این سؤالات می توانند بسیار مفید باشند:
- نوع لوسمی من چیست؟ سلول های درگیر کدام اند؟ بیماری سریع الرشد است یا کند؟
- لوسمی در چه مرحله ای تشخیص داده شده است؟
- گزینه های درمانی من چیست؟
- فواید و عوارض هر روش درمان چیست؟
- کدام درمان برای من مناسب تر است؟ چرا؟
- درمان از چه زمانی باید شروع شود؟
- هر مرحله درمان چه مدت طول می کشد؟
- چه مدت باید در بیمارستان بستری باشم؟
- عوارض جانبی درمان چیست و چگونه می توان آن ها را کنترل کرد؟
- اگر بخواهم در آینده بچه دار شوم، چه راه هایی برای حفظ باروری دارم؟
- نرخ موفقیت یا بقاء در نوع لوسمی من چقدر است؟
- آیا لازم است در کارآزمایی بالینی شرکت کنم؟
سخنی از نی نی تینی
تشخیص سرطان خون می تواند بسیار ترسناک باشد، اما باید بدانید که این بیماری انواع مختلفی دارد و هر نوع، پیش آگهی و مسیر درمانی متفاوتی خواهد داشت. درمان های پیشرفته امروزی به بسیاری از بیماران کمک می کنند تا به بهبودی طولانی مدت برسند.
هیچ کس نمی تواند بدون بررسی دقیق نوع سرطان خون و وضعیت سلامتی شما، آینده را پیش بینی کند. بهترین کار این است که با پزشک خود صادقانه صحبت کنید و همه سؤالات خود را بپرسید.
تجربه شما می تواند چراغ راه دیگران باشد!
اگر شما یا یکی از عزیزانتان با سرطان خون رو به رو بوده اید، لطفا تجربیات، سوالات و دغدغه های خود را با ما و سایر خوانندگان در بخش نظرات به اشتراک بگذارید.
آیا مراحل درمان شما با آنچه در این مقاله توضیح داده شد مشابه بوده است؟ چه چالش هایی را پشت سر گذاشتید و چه نکاتی برای دیگران دارید؟
ما مشتاق شنیدن داستان شما هستیم. پاسخ به سوالات شما هم میتواند به دیگران در این مسیر کمک بزرگی باشد.
بیایید با هم این مسیر سخت را کمی آسانتر کنیم.